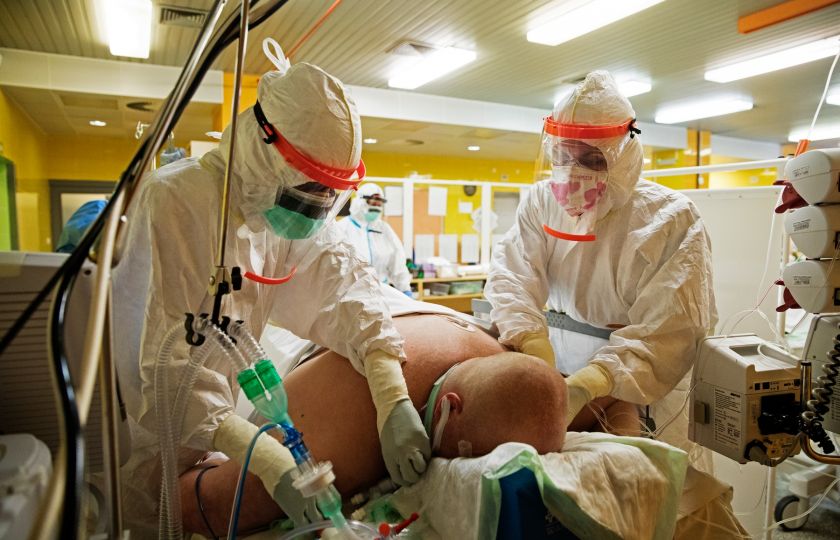
Mezi lidmi se v poslední době šíří lež, že nemocnice nadsazují počty nemocných na COVID-19, protože za každého zemřelého vykázaného jako úmrtí na COVID-19 dostávají bonus ve výši 250 tisíc Kč. V krátké době jsem ji slyšel od několika lidí. Jako bývalého vyjednavače České lékařské mory o cenách zdravotní péče hrazené z veřejného zdravotního pojištění, který má v rodině několik zdravotníků, mě tyto lži strašně naštvaly. Proto jsem se rozhodl i pro laiky pochopitelným způsobem popsat, jak je to s platbami za covidové pacienty.
Podle platných vyhlášek ministerstva zdravotnictví, které stanoví způsob a výši úhrad zdravotní péče hrazené z veřejného zdravotního pojištění, neexistuje žádná platba za úmrtí pacienta. Ani nikdy neexistovala. Motivovala by totiž nemocnice nikoli k léčení pacientů, ale k jejich ponechávání smrti.
Systém úhrad je paskvil
Před 15 lety byl k proplácení péče poskytované pacientům v nemocnicích zaveden systém úhrady metodou skupin podobných diagnóz (DRG – z anglického „Diagnostic Related Group), který byl vyvinut v USA. Nikoli však jako úhradová metoda, ale jako nástroj, s jehož pomocí mají orgány veřejné správy sledovat, zda v některých nemocnicích nedochází ke zvýšenému počtu komplikací typu nozokomiálních nákaz, které signalizují problémy například s hygienou nebo špatnými léčebnými či ošetřovatelskými postupy.
DRG dělí všechny nemoci a traumatické stavy do skupin, v níž jsou „podobné“ diagnózy. Jestliže se v některé nemocnici více než v jiné vyskytuje zlatý stafylokok u pacientů, jimž byla provedena náhrada kolenního kloubu či náhrada kyčelního kloubu, je to typickým příznakem špatné hygienické situace na operačních sálech. Proleženiny u pacientů uvedených do umělého spánku – ať již po vícečetných zlomeninách nebo při zánětu plic – signalizují, že v nemocnici je nedostatek ošetřovatelského personálu. Všechny tyto případy mají být příčinou zásahu státní moci s cílem sjednat nápravu. Aby se o tom inspekční orgány dozvěděly, k tomu byl stvořen systém DRG.
V ČR však byl tento systém zaveden jako metoda úhrady zdravotní péče. K čemuž je naprosto nevhodný. Nemocnicím řadu let zdravotní pojišťovny platily nikoli za každý provedený zákrok, který by měl ve vyhlášce vyčíslenu cenu, ale za „něco“ ze skupiny příbuzných diagnóz. Je to naprostý paskvil, který ignoruje medicínskou i ekonomickou realitu. Průběh léčení každého pacienta je trochu jiný i v případě stejné diagnózy. Ale tento paskvil byl zaveden, protože někdo z nemocnic a ze zdravotních pojišťoven na to dostal výzkumný grant spolufinancovaný z peněz EU. A pak „se“ to muselo pět let používat, aby ti, co dotaci z EU vzali, ji nemuseli vracet. Kvůli nevracení desítek milionů korun vznikly v nemocnicích škody za desítky miliard.
Kromě vyhlášky, která stanoví „cenu“ péče o jednoho pacienta podle skupin „příbuzných“ diagnóz, vydává ministerstvo zdravotnictví i vyhlášku, kterou limituje množství péče, kterou smí pojišťovny nemocnicím zaplatit. V ní je pomocí složitých vzorců stanoveno, kolik peněz celkově může nemocnice za rok dostat. Vzorec je složen z dílčích „podvzorců“, které omezují platby za léky podané pacientům i spotřební materiál od kloubních náhrad až po roušky a ochranné oděvy zdravotníků a prostěradla, na nichž leží pacient.
Hra se skořápkami
Vyhláška je psána tak, že v lepším případě nemocnicím umožňuje léčením pacientů získat o ministerstvem fixně stanovené procento více peněz než v minulém roce, pokud „odléčí“ a vykáže „přibližně podobné“ množství péče „oceněné“ metodou DRG. Bývá stanoven koridor, který vláda po nemocnicích žádá. Například můžete dostat až 102 procent loňských peněz, pokud vykážete 97 až 102 procent loňské péče. Péči, kterou nemocnice pacientům poskytne nad limit například „102 procent“ minulého roku, nedostane zaplacenou vůbec, nebo jen částečně. Krácení „nadlimitní“ péče je stanoveno ve vyhláškách například na 75 procent. Pokud nemocnice péče poskytne méně, než je spodní limit koridoru, jsou jí peníze kráceny o procento, kterým dolní limit nesplnila.
Tím, že je stanoven vždy nejen celkový limit peněz na rok, ale i dílčí limity na léky, na spotřební zdravotní materiál, financování nemocnic, připomíná systém ze všeho nejvíce hazardní hru skořápky. Pojišťovny jsou ty, které točí skořápkami „s“ a „bez kuličky“ a rozhodují o tom, jakým způsobem okradou nemocnice pomocí srážek a penalizací. Zabránit v okrádání nemocnic a zdravotníků by mohlo ministerstvo, kdyby dokázalo napsat úhradovou vyhlášku tak, aby měla co nejméně „ale“. Jenže návrh vyhlášky píšou lidé, kteří jsou s managementy pojišťoven „jedna ruka“.
První případy výskytu COVID-19 byly v ČR evidovány v listopadu 2019, tedy před rokem a půl. Za celou tu dobu nedokázalo ministerstvo zdravotnictví novelizovat vyhlášku od DRG tak, aby do ní zařadilo novou diagnózu COVID-19. Dodnes je tato choroba vykazována k proplacení jako jedna ze skupiny infekčních zánětů plic. Cena za tuto skupinu diagnóz byla stanovena před 15 lety jako jakýsi průměr nákladů na ošetřování pacientů se záněty plic způsobených různými bakteriemi a viry. Vyhubení každého původce zánětu plic trvá různě dlouho a je třeba k němu použít různé léky a vybavení. A logicky tedy stojí jiné peníze. Podle paskvilního DRG se však platí jakýmsi průměrem.
Autoři průměru počítaného před lety neměli o nějakém covidu ani ponětí, takže výše úhrady za péči o pacienta ze skupiny infekční zánět plic nekalkuluje s tolika jednorázovými ochrannými obleky, rouškami, rukavicemi a dalším spotřebním zdravotním materiálem, který musí lékaři a zdravotní sestry používat při ošetřování covidových pacientů.
Po vypuknutí pandemie COVID-19 byl na mnoha nemocničních odděleních, například na ortopediích, omezen původní provoz. Částečně proto, aby jejich kapacity mohly být použity pro léčení covidových pacientů. Z části též z bezpečnostních důvodů. Plánované zákroky, například operace kloubních náhrad, byly odloženy, aby pacient nebyl vystaven riziku nakažení koronavirem. Operace akutních pacientů se záněty slepých střev nebo po autonehodách samozřejmě probíhají dál. U nich by odklad výkonu znamenal větší bezprostřední ohrožení života než riziko, že v nemocnici dostanou COVID-19.
Jak vznikla fáma o covidových bonusech
Po obšírném úvodu, který po nutném zjednodušení umožňuje aspoň trochu pochopit složitosti systému úhrad zdravotní péče, se dostávám k tomu, jak zřejmě vznikla fáma o covidových bonusech. Ministerstvo v novele úhradové vyhlášky na loňský rok umožnilo nemocnicím u pacientů s COVID-19 bez penalizační srážky překročit limity výdajů na léky a spotřební zdravotnický materiál, které jsou u skupiny „infekční záněty plic“, podle nichž jsou vykazování k úhradě pacienti s covidem, neadekvátně nízké.
I po této úpravě však zůstal zachován celkový roční limit péče, kterou nemocnice dostane zaplaceno. Včetně koridoru na množství poskytnuté a z pojišťoven proplácené zdravotní péče. Nemocnice ani lékaři a zdravotní sestry se tedy na pacientech postižených COVID-19 rozhodně neobohacují a nemají tudíž ekonomický důvod nadsazovat počty koronavirových pacientů.
Ve skutečnosti je covidových pacientů v nemocnicích více, než uvádějí oficiální statistiky. Podle systému DRG je nemocnici placeno u pacienta s COVID-19 vykázaného jako pacient s infekčním zánětem plic 20 dní léčení na jednotce intenzivní péče. Nic navíc. Řada pacientů, kteří prodělali COVID-19, je papírově 21. den pobytu na JIP považována za neinfekčního. Nadále jim však musí být poskytována náročná a drahá zdravotní péče. Propuštění pacienta závislého na přístrojové podpoře dýchání z nemocnice do domácího ošetřování jen proto, že za něj již pojišťovna neplatí, by trestní soud kvalifikoval minimálně jako trestný čin zabití nebo neposkytnutí pomoci s následkem smrti.
Doufám, že jsem tento složitý problém vysvětlil aspoň trochu srozumitelně. Všem, kteří by i po přečtení tohoto článku chtěli i nadále šířit lži o tom, jak se nemocnice, lékaři a zdravotní sestry „pakují“ na covidových pacientech, doporučuji, aby si vyjednali měsíční dobrovolnickou stáž v nejbližší nemocnici. Kdokoli může jít pomáhat se stlaním postelí nebo překládání pacientů v bezvědomí, aby u nich nevznikly proleženiny. Zvláštní kvalifikace není třeba ani k poskytování hygienické pomoci pacientům v umělém spánku. V nemocnicích je spousta těžké práce a lékaři i sestry uvítají každého dobrovolníka, který jim s ní v této těžké době přijde pomoci. Vůbec jim nebude vadit, že dotyčný „na COVID nevěří“ a považuje pandemii za „spiknutí“. Při takové stáži se může snadno přesvědčit, že v nemocnicích ošetřujících pacienty s koronavirem si bankovkami matrace rozhodně nevycpávají.